PHẦN 3: ÁP LỰC TĨNH MẠCH CẢNH
V. ÁP LỰC TĨNH MẠCH CẢNH VÀ MẠCH TĨNH MẠCH CẢNH
Áp lực tĩnh mạch hệ thống nhỏ hơn nhiều so với áp lực động mạch. Áp lực tĩnh mạch phụ thuộc vào co bóp thất trái, nhưng lực của thất trái bị mất đi nhiều trong quá trình di chuyển ra động mạch đến mao mạch. Nó còn phụ thuộc thể tích máu trong lòng tĩnh mạch và chức năng nhận – tống máu của thất phải. Nếu có bất kỳ những thay đổi bệnh lý ảnh hường đến các yếu tố trên đều có thể làm thay đổi áp lực tĩnh mạch.

Hình 2.16: Hình minh họa các sóng tĩnh mạch.
Thí dụ, áp lực tĩnh mạch giảm khi sức tống máu của thất trái giảm hoặc thể tích máu lưu thông giảm. Áp lực tĩnh mạch tăng khi suy tim phải hoặc do tăng áp lực trong màng ngoài tim ngăn cản sự hồi lưu của máu về nhĩ phải.
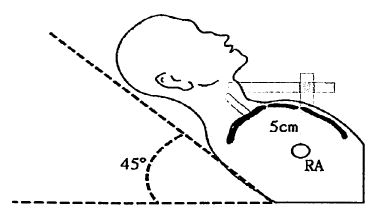
Trong phòng thí nghiệm, áp lực tĩnh mạch được đo từ điểm 0 trong buồng nhĩ phải. Trên lâm sàng không thể xác định chính xác được điểm này cho nên người ta chọn góc ức. Chiều cao của góc ức so với nhĩ phải gần như không đổi dù bệnh nhân đứng, ngồi hay nằm vào khoảng 5 cm.
Có thể đo áp lực tĩnh mạch ở bất cứ nơi nào trong hệ thống tĩnh mạch nhưng đo áp lực tĩnh mạch cảnh trong đánh giá tốt nhất chức năng tim phải vì tĩnh mạch này thông trực tiếp với nhĩ phải. Nếu không thấy tĩnh mạch cảnh trong có thể khảo sát tĩnh mạch cảnh ngoài nhưng ít chính xác hon. Mức áp lực tĩnh mạch được xác định ớ mức cao nhất của dao động tĩnh mạch cảnh trong hoặc ở ngang điểm mà tĩnh mạch cảnh ngoài xẹp. Khoảng cách thẳng đứng giữa điểm này và góc ức cho ta tính được áp lực tĩnh mạch. Ví dụ áp lực tĩnh mạch cảnh cao 2 cm trên góc ức thì áp lực tĩnh mạch trung tâm khoảng 7 cm.
Hình 2.18: Liên quan giữa tĩnh mạch cảnh với nhĩ phải và góc ức
Để có thể thấy được mực của áp lực tĩnh mạch cần phải thay đổi tư thế bệnh nhân. Ví dụ, mực áp lực tĩnh mạch bằng 0 so với góc ức thì rất khó thấy được mạch tĩnh mạch cảnh, nhưng nếu có thì nằm ngay trên xương đòn. Hạ thấp đầu giường bệnh nhân xuống sẽ thấy dễ hơn. Trái lại nếu áp lực tĩnh mạch quá cao thì không thể xác định được đỉnh cao nhất của tĩnh mạch, nếu cho bệnh nhân ngồi thẳng thì có thể xác định được điểm cao nhất đó.
Áp lực tĩnh mạch cảnh được đánh giá là tăng khi mực cao nhất của dao động lớn hơn 3-4 cm so với góc ức ở tư thế bệnh nhân nằm 45°.
Những dao động thấy được ở tĩnh mạch cảnh trong (có thể thấy được ở tĩnh mạch cảnh ngoài) phản ánh sự thay đổi áp lực trong buồng nhĩ phải. Tĩnh mạch cảnh trong bên phải nối trực tiếp với nhĩ phải nên nó phản ánh sự thay đổi áp lực ở nhĩ phải chính xác nhất.

Hình 2.19: Ước lượng áp lực tĩnh mạch trung tâm.
Quan sát kỹ mạch nhấp nhô của tĩnh mạch cảnh trong (thỉnh thoảng có cả ở tĩnh mạch cảnh ngoài) gồm có hai sóng lên và hai sóng xuống:
– Sóng lên a phản ánh áp lực nhĩ phải tăng do nhĩ bóp xuất hiện trước tiếng T1.
– Sóng xuống x phản ánh áp lực nhĩ phải giảm do nhĩ phải dãn ra, xuất hiện cuối thì tâm thu (trước tiếng T2).
– Sóng lên V phản ánh áp lực tăng do van ba lá đóng lại và nhĩ được đổ đầy, xuất hiện ngay tiếng T2.
– Sóng xuống y phản ánh áp lực giảm do van ba lá mở ra làm tâm nhĩ phải rỗng, xảy ra ở đầu tâm trương (sau tiếng T2).
Để khám bệnh nhân, cần tạo cho bệnh nhân tư thế thoải mái, đầu được kê nhẹ trên gối nằm để cơ ức đòn chũm thư giãn, đầu giường nâng cao khoảng 30-45°, điều chỉnh sao cho mạch tĩnh mạch cảnh có thể thấy rõ ở nửa dưới cổ. Chú ý khám cả hai bên cổ. Tĩnh mạch dãn một bên, đặc biệt là tĩnh mạch cảnh ngoài có thể gây nhầm lẫn do những yếu tố tại chỗ cổ gây ra.
Tìm tĩnh mạch cảnh ngoài mỗi bên. Sau đó tìm mạch của tĩnh mạch cảnh trong. Vì tĩnh mạch cảnh trong nằm sâu trong cơ cho nên không thể thấy được. Quan sát được mạch của tĩnh mạch cảnh trong là do nó truyền qua phần mô mềm chung quanh. Tìm nó ở trong hõm ức giữa những sợi dây chằng ức đòn chũm trên xương ức và xương đòn hoặc ngay phía sau cơ ức đòn chũm, cần phân biệt mạch của tĩnh mạch cảnh trong và mạch động mạch cảnh ở gần đó (bảng 2.2).
Để đo áp lực tĩnh mạch cảnh trong, ta tính khoảng cách thẳng đứng từ điểm dao động cao nhất của tĩnh mạch cảnh trong so với góc ức. Nếu như không thấy được mạch của tĩnh mạch cảnh trong thì tìm điểm cao nhất của tĩnh mạch cảnh ngoài nơi phồng lên so với góc ức.
Bảng 2.2: Phân biệt mạch tĩnh mạch cảnh và mạch động mạch cảnh
| Tĩnh mạch | Động mạch |
| Hiếm khi sờ thấy Gợn sóng nhẹ, thường có 2 đỉnh và 2 đáy. Mạch mất đi khi đè nhẹ ngay góc ức xương đòn. Mạch yếu đi khi hít vào. Mạch thay đổi theo tư thế, mạch yếu và giảm xuống khi ngồi thẳng. | Sờ thấy Lực nẩy mạnh và chỉ có một sóng hướng ra. Đè nhẹ mạch không mất. Mạch không bị ảnh hưởng khi hít vào. Mạch không đổi theo tư thế. |
Bảng 2.3: Nguyên nhân và đặc điểm của áp lực tĩnh mạch cảnh tăng
| Thường gặp | |
| Suy tim sung huyết | Dạng sóng bình thường |
| Hở van ba lá | Dạng sóng hình v lớn |
| Ít gặp | |
| Chèn ép tim cấp | Áp lực tĩnh mạch tăng rất cao, dạng sóng khó đánh giá |
| Thuyên tắc mạch phổi | |
| Hiếm | |
| Tắc tĩnh mạch chủ trên | Không thấy sóng |
| Viêm màng ngoài tim co thắt | Đường sóng đi xuống ngay tiền tâm thu đột ngột |
| Hẹp van ba lá | Đường sóng đi xuống ngay tiền tâm thu chậm |
VI. PHẢN HỒI GAN TĨNH MẠCH CẢNH
Nếu nghi ngờ có suy tim sung huyết, dù áp lực tĩnh mạch cảnh có biểu hiện tăng hay không vẫn cần làm nghiệm pháp phản hồi gan tĩnh mạch cảnh (bụng cảnh). Đặt bệnh nhân ở vị trí sao cho mực cao nhất của mạch thấy rõ ở nửa dưới cổ. Bàn tay người khám đặt lên giữa bụng và ấn nhẹ xuống với một áp lực cố định duy trì từ 30-60. Tay người khám phải ấm và bệnh nhân phải thư giãn và thở nhẹ nhàng. Nếu bàn tay người khám đè lên vùng có cảm giác đau thì di chuyển sang vùng khác. Quan sát sự gia tăng áp lực khi ấn. Sự gia tăng thoáng qua là bình thường.
VII. KHÁM MỘT SỐ TRIỆU CHỨNG KHÁC
1. Viêm tắc tĩnh mạch sâu
Để chân bệnh nhân tư thế gập gối và thư giãn. Các ngón tay của người khám ấn nhẹ vào cơ bắp chuối về phía xương chày và tìm vùng có cảm giác đau. Tìm vùng căng cứng của cơ. Tuy nhiên, viêm tắc tĩnh mạch thường không triệu chứng.
2. Viêm tắc tĩnh mạch nông
Ửng đỏ hoặc đổi màu trên vùng da mà tĩnh mạch hiển đi. Nếu nghi ngờ có viêm tĩnh mạch, sờ dọc theo tĩnh mạch xem bệnh nhân có đau không. Yêu cầu bệnh nhân đứng, quan sát tĩnh mạch hiển có dãn không.
3. Một số nghiệm pháp đặc biệt
Để đánh giá khả năng của van tĩnh mạch ở tĩnh mạch dãn.
3.1. Nghiệm pháp ép bằng tay
Dùng ngón tay sờ lên tĩnh mạch dãn ở chân của bệnh nhân. Các ngón tay của bàn tay khác ép mạnh lên tĩnh mạch ở phía trên cách ít nhất 20 cm, sờ tìm xung động truyền đến các ngón của bàn tay dưới. Van tĩnh mạch còn khả năng thì không có bất cứ một xung động truyền nào.
3.2. Nghiệm pháp đổ đầy ngược dòng (Trendelenburg)
Giúp đánh giá khả năng của van của các tĩnh mạch thông nối cũng như của tĩnh mạch hiển. Nâng chân bệnh nhân cao 90° để làm cạn máu trong lòng tĩnh mạch. Garrot ngang phần trên đùi để bít tĩnh mạch hiển lớn nhưng không được bít động mạch đùi. yêu cầu bệnh nhân đứng dậy. Quan sát khả năng đổ đầy tĩnh mạch. Bình thường, tĩnh mạch hiển đổ đầy chậm khoảng 35 giây, vì máu phải chảy từ động mạch qua mao mạch rồi mới đến tĩnh mạch. Nếu tĩnh mạch được đổ đầy nhanh là do van của tĩnh mạch nối mất khả năng. Sau khi bệnh nhân đứng được khoảng 20 giây, tháo garrot và quan sát tĩnh mạch. Bình thường không có việc gì xảy ra vì van có khả năng ngăn được dòng trào ngược. Nếu tĩnh mạch phồng ra hơn nữa chứng tỏ van của tĩnh mạch hiển mất khả năng ngăn được dòng trào ngược.



